Мелазма – хронічний дерматологічний стан, пов’язаний з надмірним виробленням і накопиченням меланіну в зонах, що піддаються УФ-опроміненню, з частими рецидивами та стійкістю до терапії.
Що варто знати про причини та фактори ризику мелазми
Генетична схильність
- Сімейний анамнез значно підвищує ризик виникнення мелазми.
- 90% пацієнтів з родинною історією мали фототип шкіри III-IV.
Сонячне світло (ультрафіолет і видиме світло)
- УФ-випромінювання – один з головних тригерів.
- Кожні додаткові 10 годин перебування на сонці на тиждень підвищують ризик мелазми під час вагітності на 27%.
Гормональні фактори
- Вагітність: 26-42% випадків мелазми виникають під час або після вагітності.
- Оральні контрацептиви: у 25% жінок мелазма виникла після початку прийому препарату.
Косметика, ліки та нутрієнти
- Деякі косметичні засоби, фотосенсибілізуючі та протисудомні препарати можуть провокувати мелазму.
- Дефіцит цинку також може бути пов’язаний з розвитком пігментації.
Ендокринні та автоімунні порушення
- Дослідження показують зв’язок між мелазмою та порушеннями функції щитовидної залози.
- Підвищений рівень ТТГ частіше трапляється у пацієнтів з мелазмою (до 24% випадків).
- Можливий автоімунний механізм у частини пацієнтів.
Клінічна картина мелазми
Основні прояви: світло-коричневі або сіро-коричневі плями з нечіткими межами. Найчастіше з’являються симетрично на ділянках, що піддаються сонячному впливу. Безболісна, але в окремих випадках можливі: свербіж, сухість, поколювання, еритема або телеангіоектазії – ознаки запальної форми мелазми.
Типові зони ураження обличчя
- Центрофаціальна форма – найпоширеніша, вражає лоб щоки, ніс, верхню губу, підборіддя.
- Малярна форма – вражає бічні поверхні щік.
- Нижньощелепна форма
У 70% випадків перші плями з’являються на щоках.
Екстрафаціальна мелазма (поза обличчям):
- Рідкісніша, частіше у жінок старшого віку, особливо після менопаузи.
- Типові зони ураження: руки (95%), передпліччя (80%), декольте (47%), спина (11%).
Як встановити діагноз?
Мелазма зазвичай визначається клінічно, тобто за зовнішнім виглядом шкіри.
Для уточнення можуть застосовуватися додаткові методи.
Типи мелазми (залежно від глибини пігменту):
- Епідермальна – пігмент розташований у верхньому шарі шкіри.
- Дермальна – пігмент у глибших шарах дерми.
- Змішана – пігмент відкладається і в епідермісі, і в дермі. Найбільш поширена форма.
Діагностичні методи
Лампа Вуда:
- Допомагає оцінити глибину залягання пігменту (тільки у людей зі світлою шкірою, Фіцпатрик I-III)
- Епідермальна мелазма – чіткі межі, темніша під лампою.
- Дермальна мелазма – розмиті межі, без змін під лампою.
Дерматоскопія:
- Надає детальну візуалізацію пігментації та судин, допомагає оцінити глибину та тяжкість мелазми.
Лікування мелазми
Починаємо з головного: без фотозахисту лікування не працює. Мелазма – це не просто «темні плями на шкірі». Це хронічне, рецидивуюче порушення пігментації, яке має прямий зв’язок із впливом сонячного та навіть видимого світла.
Саме тому фотозахист – це основа будь-якого ефективного лікування. Без нього навіть найрезультативніші процедури або засоби не дадуть стійкого результату.
Що включає правильний фотозахист:
- Щоденне використання сонцезахисного засобу SPF 50+. Наносити вранці й поновлювати кожні 2-3 години, якщо перебуваєте на вулиці.
- Додатковий захист – капелюхи, сонцезахисні окуляри, одяг, перебування в тіні.
- Уникати сонця в години максимальної активності (11:00-16:00).
Місцева терапія – “золотий стандарт” у лікуванні мелазми.
Гідрохінон – найвідоміший засіб для зменшення пігментації. Однак, попри високу ефективність, він має низку побічних ефектів. Йдеться про подразнення, почервоніння шкіри, фоточутливість, а в деяких випадках – розвиток постійного знебарвлення шкіри. Крім того, при тривалому використанні гідрохінон утворює метаболіти, які накопичуються в печінці й можуть потенційно становити канцерогенний ризик. Через це в країнах Європейського Союзу він заборонений, хоча в інших країнах, зокрема у США, він усе ще дозволений.
З 1975 року стало відомо, що поєднання гідрохінону з третиноїном і кортикостероїдами не тільки підвищує ефективність лікування, а й зменшує частоту побічних реакцій. Один з прикладів такої комбінації є крем Triluma, який схвалений FDA для лікування мелазми.
Топічні ретиноїди – не тільки допомагають зменшити пігментацію, але й покращують загальний стан шкіри. Ретиноїди, такі як третиноїн, адапален чи тазаротен, гальмують утворення меланіну, пришвидшують оновлення клітин шкіри та зменшують накопичення пігменту.
У дослідженнях показано, що третиноїн у концентраціях 0,05-0,1% ефективно знижує прояви мелазми.
Альтернативні препарати для топічного застосування:
Азелаїнова кислота – діє м’яко, не викликає сильного подразнення і підходить навіть вагітним. Щоб побачити ефект, потрібен 1-2 місяці регулярного використання.
Койєва кислота – може бути менш ефективною як монотерапія, але у поєднанні з іншими активними інгредієнтами дає гарні результати.
Ніацинамід – заслуговує окрему увагу, він не лише зменшує передавання пігменту до клітин шкіри, а й покращує бар’єрну функцію, зменшує запалення, підтримує природну зволоженість та має кращу переносимість.
Цистеамін – це природна речовина, яка виробляється у клітинах нашого організму. Крем із цистеаміном має виражену антиоксидантну дію і здатність пригнічувати синтез меланіну. Його ефективність підтверджена клінічними дослідженнями: застосування 5% крему один раз на день (наносити на 20 хвилин, потім змивати) упродовж 4 місяців дало помітне покращення показників у пацієнтів з мелазмою.
Транексамова кислота – у клінічних дослідженнях її ефективність була подібною до гідрохінону, але з меншою кількістю побічних реакцій. Транексамова кислота також зменшує запалення. Вона може стати хорошим вибором для тих, хто має чутливу шкіру або не переносить агресивні компоненти.
Вітамін С (аскорбінова кислота) – діє як потужний антиоксидант, захищаючи шкіру від ушкоджень, спричинених ультрафіолетом та вільними радикалами, блокує вироблення меланіну. Часто застосовують у поєднанні з іншими активними компонентами для підсилення його стабільності та ефективності. Добре переноситься, можна застосовувати як уранці, так і ввечері, обов’язково під SPF-захист.
Хімічні пілінги – метод, який передбачає контрольоване пошкодження верхніх шарів шкіри з подальшою регенерацією. Суть процедури полягає у нанесенні хімічних агентів, які викликають відлущування клітин епідермісу, а іноді й дерми, залежно від глибини впливу засобу. Найчастіше застосовуються при мелазмі – гліколева кислота, саліцилова кислота, розчин Джесснера, трихлороцтова кислота, ретиноєва кислота.
Фізичні методи лікування мелазми
Фракційний CO2 лазер – створює мікроскопічні зони термічного пошкодження шкіри, що стимулює ремоделювання епідермісу, зменшення меланіну в глибоких шарах шкіри й утворення нового колагену. Проте ризик постзапальної гіперпігментації є суттєвим.
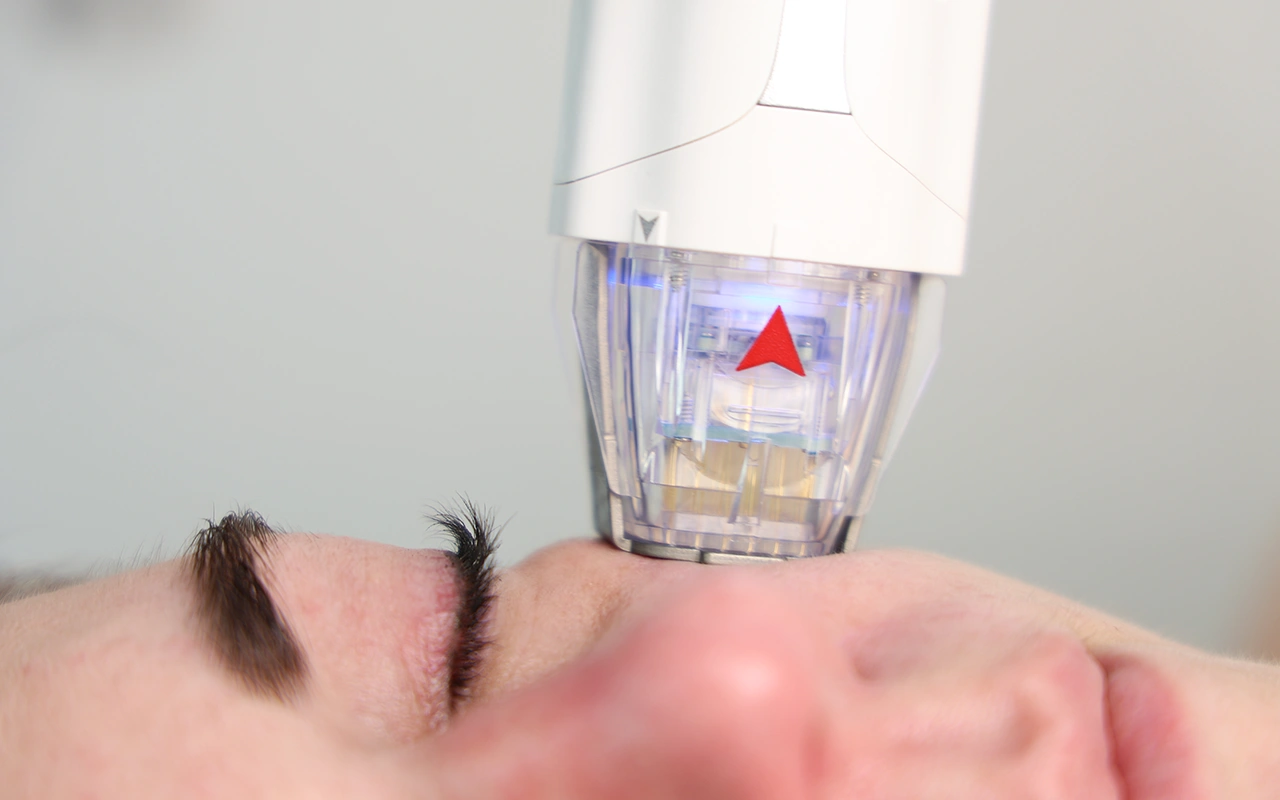
Мікроголковий РФ – технологія, яка поєднує мікропошкодження шкіри голками та радіочастотне прогрівання глибших шарів дерми. На відміну від лазерів, мікроголковий РФ майже не впливає на поверхневий шар шкіри, що знижує ризик гіперпігментації. Дослідження показують, що вже після 3-4 сеансів у пацієнтів спостерігається значне зменшення пігментних плям та покращення загального кольору обличчя. Особливо ефективним метод є у поєднанні з трансдермальним введенням освітлювальних препаратів (наприклад, вітамін С, глутатіон, транексамова кислота).
Інтенсивне імпульсне світло (IPL) – працює на основі світлових імпульсів широкого спектра, які поглинаються меланіном, викликаючи його руйнування. Перевагою IPL є можливість охопити велику площу шкіри, покращити тон та структуру шкіри, зменшити судинний компонент, що часто супроводжує мелазму.
Єдиної “чарівної таблетки” від мелазми не існує. Лікування мелазми – індивідуальне. На сьогодні немає одного стандартного підходу, який би допомагав вирішити проблему всім.
У своїй практиці ми застосовуємо індивідуально підібрані протоколи, що враховують тип шкіри, глибину пігментації, анамнез та спосіб життя. Такий підхід дозволяє досягти стійких результатів і звести до мінімуму ризик рецидивів.
Мелазму можна контролювати – головне, щоб лікування було послідовним, системним і підтримуючим, а пацієнт — не сам у цьому процесі. Ми поруч на кожному етапі!
Матеріал статті надано з ознайомчою метою. Не є планом лікування. Самолікування шкодить вашому здоров’ю!